皆様、ウサギの皆様、お健やかにお過ごしのことと存じます🙇🏻♀️。
暖かくなってきたと思ったら、もう桜が散りつつありますね(早いですね…(^-^;))
さて今回は、”消化管鬱滞”と“腸閉塞”の鑑別に関する論文紹介をさせて頂きます。
なぜ、このテーマについて選んだのかと言うと、夜間を受診したウサギで最も疑うことが多い疾患が「消化管鬱滞」であるためです。しかし、時には、”これは腸閉塞”なんじゃないか?”と思うシチュエーションもあるわけです。
この2つの疾患は、犬猫であれば超音波検査によってほぼ診断が可能ですが、ウサギでは超音波検査による診断ができません。
万が一、腸閉塞であった場合、外科的な治療介入をなるべく早期に実施しないと命に関わります。
ですが、外科治療もウサギさんにとって相当のダメージを伴う処置であるため、そう安易と外科治療に舵を切ることはできません。獣医師として、全身状態の悪いウサギに開腹手術を行うことは大変怖い事です,,,。
なので、毎回診断に苦慮しているのが実際のところなのです。他の先生も共感してくれるはず…( ˘ω˘ )
そんな中で、診断に唯一使えると言ってもいい検査がX線検査です。(身体検査は別として)
今回ご紹介する論文では、消化管鬱滞と腸閉塞のX線検査所見の違いについて報告されています。
ちょっとマニアックな話かもしれませんが、夜間診療の際には、この両者の違いについて必ずお話する内容ですので、ウサギ愛好家の皆様にご一読いただけますと幸いです。
【タイトル】
Radiographic diagnosis of small intestinal obstruction in pet rabbits (Oryctolagus cuniculus): 63 cases
ウサギ(Oryctolagus cuniculus)の小腸閉塞のX線診断: 63例
【著者】
J. J. Debenham ら
【雑誌名】
Journal of Small Animal Practice (2019)
【研究材料および方法】
・著者らの医療施設の2008年〜2018年のカルテから、ウサギの腸閉塞に関するカルテを検索し、X線画像所見を回顧的に研究した。
・腸閉塞は、開腹手術まで実施し、閉塞が確認された場合を”腸閉塞”と定義した
【結果】
・腸閉塞と診断されたカルテは、63症例
・消化管疾患と関連の無い疾患の比較のための症例(=非閉塞症例) 50症例
→これらが、研究に組み込まれました
胃の大きさについて
・腸閉塞の症例では、胃高+胃長の合計が、第一腰椎から股関節までの長さより長かった(全体の98%)。非閉塞症例では、ほとんどそれより小さい(全体の12%)。
・腸閉塞の症例の92%では、胃壁と腹壁が接触しており、非閉塞症例では12%だった。
・腸閉塞の症例は、65%で胃が第二腰椎を超えていた。非閉塞症例では、第二腰椎を超えている症例はいなかった。
胃の内容物に関して
・腸閉塞の症例の92%で、胃の内容物は主に液体で、一部にガス塊がみられた。
※X線画像で液体は、空気を含まないため、うっすら白い・均一に広がるような画像所見です
・非閉塞症例では、上記所見が得られたのは1例のみだった。
非閉塞症例のほとんどは(全体の92%)、は正常な胃の内容物が観察された。
→要するに…
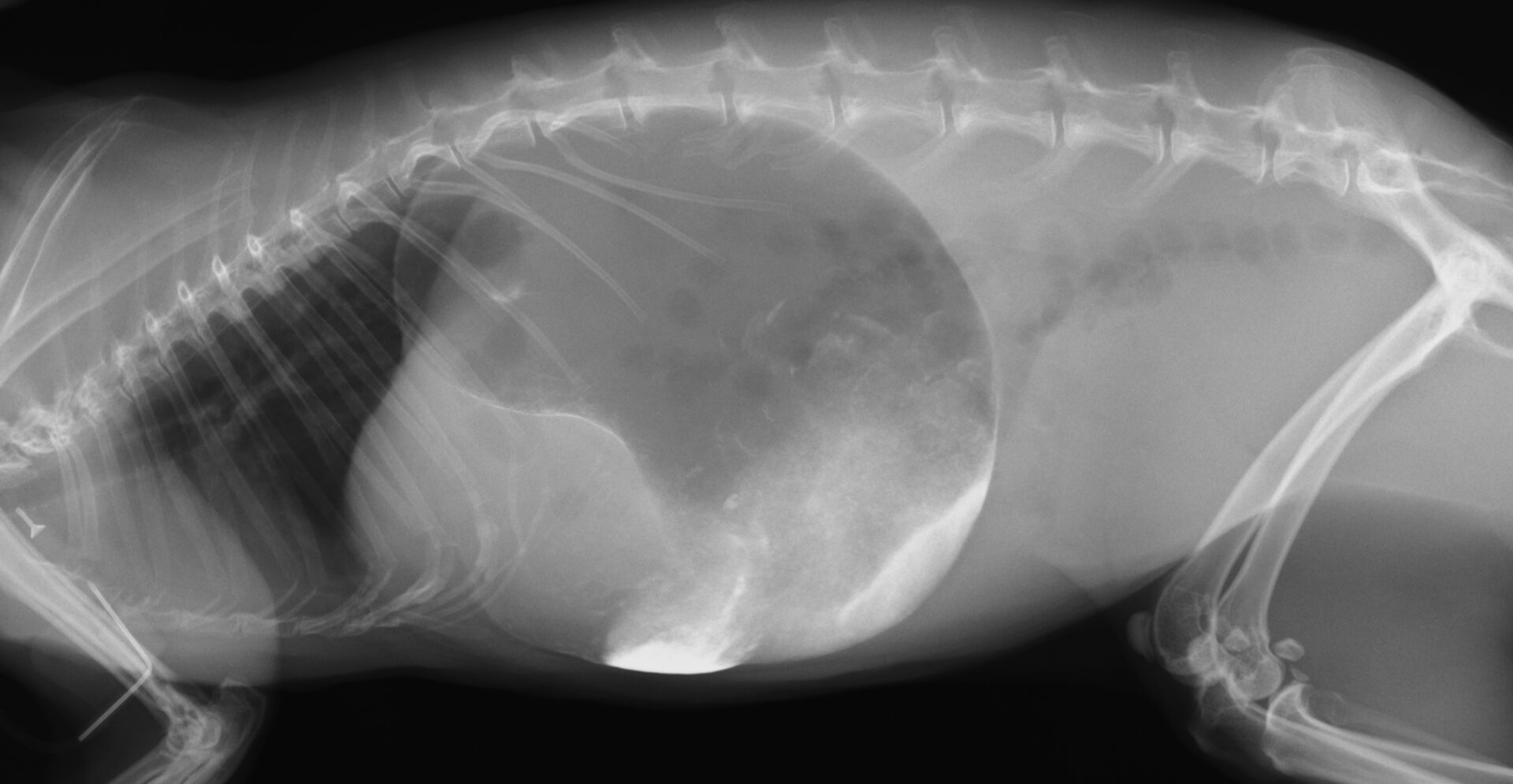
 ←腸閉塞のリスクが高い画像!!(俗語:目玉焼きパターン🍳)
←腸閉塞のリスクが高い画像!!(俗語:目玉焼きパターン🍳)
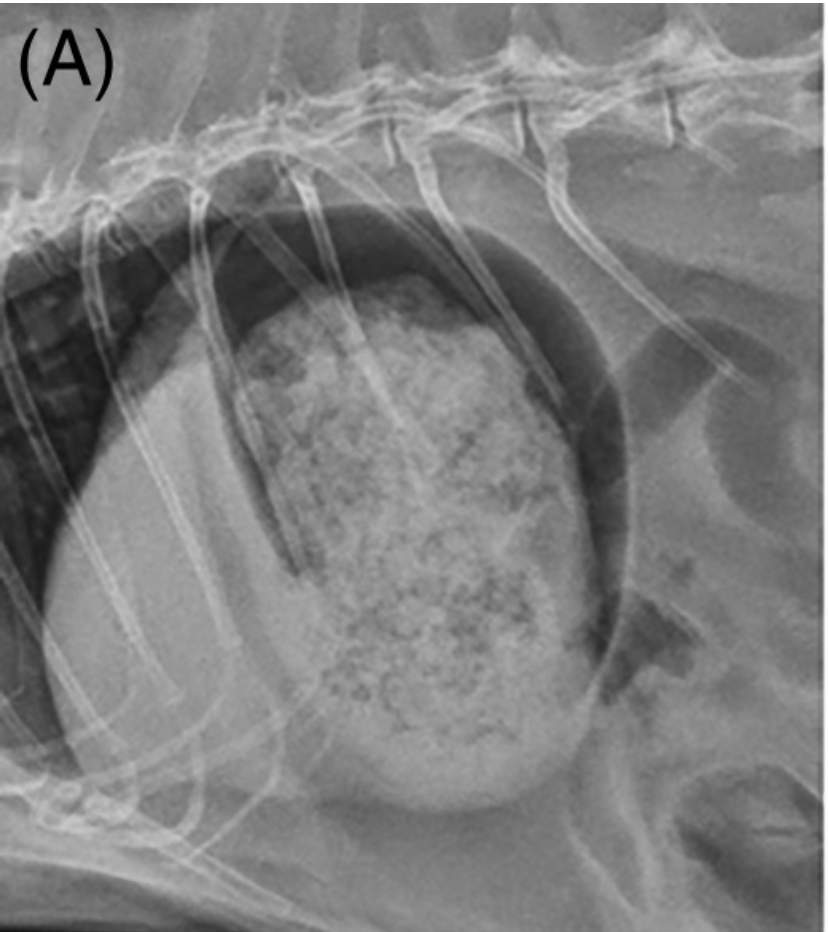 ←腸閉塞のリスクが低い画像(消化管鬱滞の可能性はあります)
←腸閉塞のリスクが低い画像(消化管鬱滞の可能性はあります)
閉塞の原因に関して
・閉塞の原因物質として最も多いのは、”圧縮された被毛の塊(=毛球)”だった(81%)。それ以外は、様々な物の混合物・豆系の種・大網による絞扼などが原因となっていた。
小腸および大腸に関して
・液体またはガスによる小腸の拡張は、腸閉塞症例の48%でみられ、非閉塞症例では4%のみだった。
・小腸の拡張所見は、閉塞部位が胃に近い場所での閉塞の場合、胃から遠いのか、によって出現頻度が変わる
・盲腸や大腸の大量のガス貯留は、腸閉塞症例の4%(4/63症例)であり、非閉塞症例では38%(19/50例)にみられた。
【考察/まとめ】
・胃高+胃長の合計と、第一腰椎から股関節までの距離との比較は、腸閉塞の診断感度が高い
・腸閉塞が無い症例では、胃が第二腰椎(L2)を超えることはない
→ 疑わしくても腸閉塞の可能性はかなり低いと考えて良さそう
→L2 超えている場合の解釈には注意が必要
・腸閉塞の症例では、胃内にガスと液体の貯留を生じるため、X線撮影時にガス塊を形成する→閉塞していない症例で見られた確率はたった2%だった!
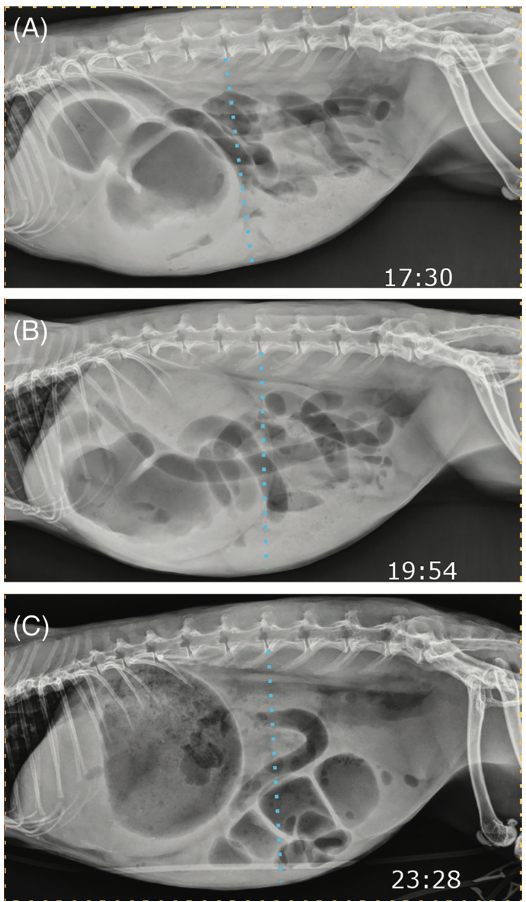
・外科治療を選択するべきか、内科治療を選択するべきかに関しては、連続的にX線検査を実施する
→腸閉塞が解除されれば、消化管内のガスは盲腸に移動していく
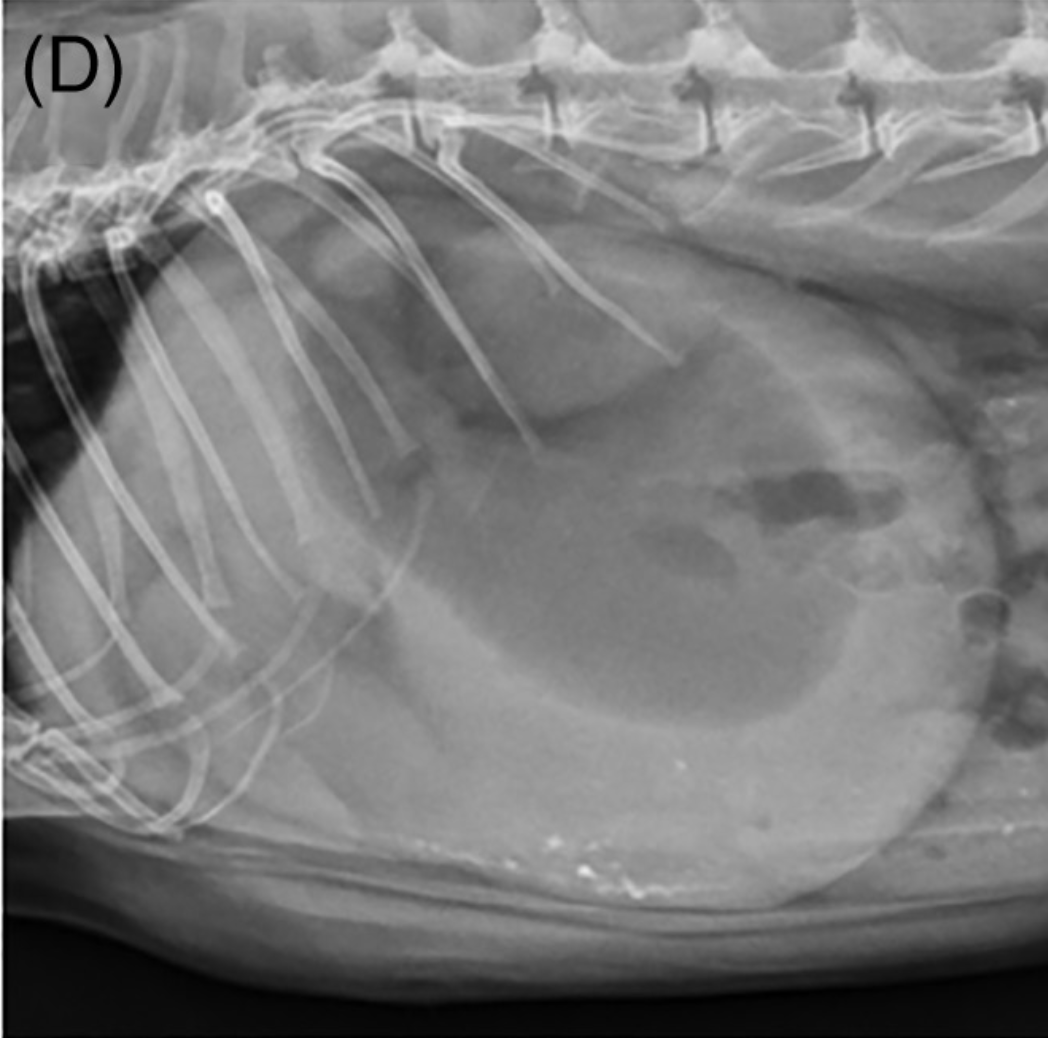
【感想】
個人的にはとても面白い文献でした!確かに、胃がガスと液体で充満してしまっている患者様は、明らかに元気もなく、ぐったりしてるような印象が強いです。検査ツールが限られる中で、レントゲンでもかなり高い確率で、腸閉塞が診断できそうですね〜!
本題と少しズレますが、仮に間違いなく腸閉塞だったとして直ぐに手術すべきか??というのも悩ましいところです。経験的な話になりますが、腸閉塞を強く疑う症例であっても、内科治療で腸閉塞が自然に解消されることは多く、実際に手術まで至るケースは少ないと感じます。
手術による死亡リスクが52.5%(21/40頭)という報告(Harcourt-Brownら 2007)や胃拡張を内科治療した場合89%で改善した(130/145頭)という報告(Schuhmanら 2014)もあり、できれば手術は避けて、内科治療で改善を待ちたいですね😅…。 ですが、腸閉塞が解除されない場合、致死率が高いのも事実です。外科が必要な状況であれば、内科治療を闇雲に継続するべきでもありません。
治療方針は、問診内容、基礎疾患、全身状態、X線検査所見、血液検査所見、治療反応これらのデータを統合して判断する必要があり、全ての腸閉塞に同じ治療が当てはまる訳ではありません。(なので難しい💬)
治療の最適解を導き出すためには、このように文献や教科書などから日々知識をアップデートすることが重要です。
今後も患者のために知識をアップデートしていきたいと思います👼🏼